問題
52 歳の女性。尿管結石症を繰り返すことを主訴に来院した。 5 年前から高血圧
症で内服加療中。 2 年前に腎結石に対して体外衝撃波結石破砕術を施行。 2 週間前
に腰背部痛を自覚したため受診した際、尿路結石症と診断された。脈拍 80/分、
整。血圧 154/90 mmHg。甲状腺腫を触知しない。心音と呼吸音とに異常を認めな
い。腹部は軽度の膨満を認める。下腿に浮腫を認めない。血液生化学所見:アルブ
ミン 3.6 g/dL、Ca 13.2 mg/dL、P 2.4 mg/dL、PTH 120 pg/mL(基準 10~60)。
頸部超音波検査で、甲状腺右葉下極に近接して長径 3 cm の腫瘤を検出した。
99mTc-MIBI 副甲状腺シンチグラムを別に示す。
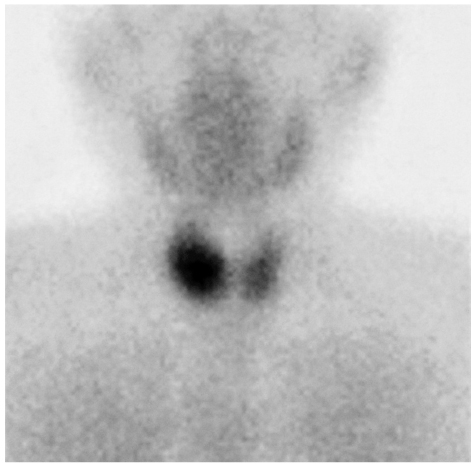
この患者の所見で正しいのはどれか。
a 骨密度の低下
b 血清 ALP の低値
c 代謝性アルカローシス
d 活性型ビタミン D の低下
e 尿細管リン再吸収率の上昇
答え
✅ クリックして答えを見る
正解:a. 骨密度の低下
🟢 【最低限の解説】
- この患者は「高カルシウム血症(Ca 13.2mg/dL)」と「副甲状腺ホルモン(PTH)高値(120pg/mL)」を示しています。
- 通常、Caが高くなるとPTHは下がるのが生理的な反応ですが、この症例ではCaが高いにもかかわらずPTHも高い。
- → これは**副甲状腺が異常にPTHを分泌している=原発性副甲状腺機能亢進症(PHPT)**を強く示唆します。
- **PTHが過剰に分泌されると、骨からカルシウムが溶け出す(骨吸収が進む)**ため、骨密度が低下します(=正解)。
- また、カルシウムの血中濃度が高いと、尿中に排泄されやすくなり、腎結石や尿管結石の原因にもなるため、
- この患者のように繰り返す尿路結石の既往があるのもPHPTの重要な手がかりです。
🟡 【オーソドックスな解説】
正解の根拠と、他の選択肢をしっかり区別できるレベルを目指そう
🔍 疾患:原発性副甲状腺機能亢進症(PHPT)
- PTH作用による所見:
- 骨吸収↑ → 骨密度↓(正解)
- 腎でのCa再吸収↑ → 高Ca血症
- 腎でのリン再吸収↓ → 低リン血症
- 活性型ビタミンD↑ → 腸管からのCa吸収↑
❌ 誤答選択肢のポイント
- ❌ b. 血清ALP低値 → 誤り
PTH(副甲状腺ホルモン)が過剰になると、骨の中では「骨吸収(破骨細胞による)」と「骨形成(骨芽細胞による)」の両方が活性化され、いわゆる骨リモデリングが亢進した状態になります。
このとき特に注目されるのが、骨形成側で働く「骨芽細胞」です。骨芽細胞は、骨を新しく作る細胞であり、その活動のマーカーとして血中に分泌されるのが ALP(アルカリホスファターゼ) です。
そのため、PTHが過剰な状態(=原発性副甲状腺機能亢進症、PHPT)では、骨芽細胞が活性化するためにALPは上昇します。
よって、「ALPが低値になる」という記述は明確に誤りです。
💡「骨吸収と骨形成が両方活性化されるなら、Caは出たり入ったりで変わらないのでは?」という疑問について
これは非常に良い視点ですが、実際には以下の理由から血中Caは上昇します:
PTHは破骨細胞を間接的に強力に活性化(骨芽細胞がRANKLを出して刺激)するため、骨吸収が迅速かつ優勢に起こる。
一方で、骨形成(骨芽細胞)の活性化は緩やかかつ遅れるため、Caの再取り込みは追いつかない。
結果として、骨からのCa放出が勝り、血中Caは上昇する。
このため、PHPTでは「Ca↑ + ALP↑」という組み合わせが典型的になります。 - ❌ c. 代謝性アルカローシス → 誤り
PTHが過剰な原発性副甲状腺機能亢進症(PHPT)では、腎臓におけるHCO₃⁻(重炭酸イオン)の再吸収が抑制されます。
これは、PTHが近位尿細管のNa⁺-H⁺交換系やNa⁺-HCO₃⁻共輸送系を阻害することで生じます。
その結果、尿中にHCO₃⁻が多く排泄され、血中HCO₃⁻が低下 → 代謝性アシドーシスに傾くのが特徴です。
臨床では目立たないことが多いものの、PTHの腎作用に基づく知識問題として頻出です。
したがって、「代謝性アルカローシス」という選択肢は誤りです。- なぜ「HCO₃⁻が低下するとアシドーシスになる」のか?
HCO₃⁻(重炭酸イオン)は、血液中の酸(H⁺)を中和する重要な「緩衝物質(バッファー)」です。
これが腎臓から失われると、酸を中和する力が弱くなり、H⁺が血液中に残ってしまうため、血液が酸性に傾きます(=pH低下)。
この状態が「代謝性アシドーシス」です。
PHPTでは、PTHの腎作用によりHCO₃⁻の再吸収が抑制されるため、このアシドーシス傾向がみられます。
- なぜ「HCO₃⁻が低下するとアシドーシスになる」のか?
- ❌ d. 活性型ビタミンD低下 → 誤り
- 原発性副甲状腺機能亢進症(PHPT)では、活性型ビタミンD(1,25-(OH)₂-D₃)は“むしろ上昇”します。
- その理由は、PTHが腎臓にある「1α-水酸化酵素(1α-hydroxylase)」を刺激し、貯蔵型の25(OH)Dから活性型ビタミンDを多く作らせるからです。
- 🔄 ビタミンDの代謝ステップ
- 皮膚・食事 → ビタミンD₃(コレカルシフェロール)
- 肝臓 → 25(OH)D(貯蔵型)
- 腎臓 → 1,25(OH)₂D(活性型) ← ここでPTHが刺激
- ✅ 活性型ビタミンDの働き
- 小腸でのCa・P吸収↑
- 骨代謝の調整
- 正常時にはPTH分泌を負にフィードバック(ただしPHPTでは制御不能)
- よって、「活性型ビタミンD低下」とする選択肢は明確に誤りです。
- e. 尿細管リン再吸収率の上昇 → PTH作用で再吸収は低下
- ❌ e. 尿細管リン再吸収率の上昇 → 誤り
原発性副甲状腺機能亢進症(PHPT)では、PTH(副甲状腺ホルモン)の作用により、リン(リン酸:P)の再吸収はむしろ抑制されます。
したがって、「リン再吸収率が上昇する」という選択肢は明確に誤りです。
🔬 腎臓におけるPTHの作用まとめ(覚えておきたい3点)
| 項目 | PTHの作用 | 結果 |
|---|---|---|
| Ca²⁺ | 再吸収↑(遠位尿細管) | 血中Ca↑ |
| リン | 再吸収↓(近位尿細管) | 尿中リン↑ → 血中リン↓ |
| 活性型ビタミンD | 1α水酸化酵素↑ | 腸管からのCa吸収↑ |
🧠 なぜPTHはリンの再吸収を下げるのか?
PTHは「血中のCa濃度を上げる」ことを目的としたホルモンです。
リンとCaは血中で結合して沈着しやすいため、
Caを増やすならリンは減らす必要があります(Caの“有効濃度”を確保するため)。
そのため、PTHは腎臓の近位尿細管に作用して、
Na⁺-リン共輸送体(NaPi-IIaなど)を抑制し、リンを尿中に排泄させるのです。
🧪 臨床検査でどう出る?
- 尿中リン:増加(排泄↑)
- 血中リン:低下(低P血症)
- 再吸収率(TmP/GFR)やTRP(Tubular Reabsorption of Phosphate):低下
✅ よってこの選択肢はこう考える:
- 「再吸収率が上昇」= 腎臓がリンをたくさん再吸収しているという意味
- しかし、PHPTではPTHが再吸収を抑制している
- → これは明らかに逆の記述であり、誤答
🔴 【超詳しい解説】
🧠 疾患全体像:原発性副甲状腺機能亢進症(PHPT)
- 定義:副甲状腺の腺腫や過形成によるPTH過剰分泌
- 有病率:中年女性に多い
- 主な症状:
- 骨密度低下(骨吸収亢進)
- 高Ca血症(倦怠感、便秘、精神症状など)
- 腎結石(高カルシウム尿症)
- 高血圧、軽度の浮腫
- 原因:85%が単発性腺腫
🧬 PTHの3大作用と臓器別の影響
| 臓器 | 作用 | 検査所見 |
|---|---|---|
| 骨 | 骨吸収促進(破骨細胞活性化) | Ca↑, ALP↑, 骨密度↓ |
| 腎 | Ca再吸収↑、リン再吸収↓、1α-OH酵素↑ | Ca↑, P↓, 活性型VitD↑ |
| 腸 | 活性型VitDを介してCa吸収↑ | Ca↑ |
🔬 鑑別と応用知識
- PTHrPとの違い:PTHrPではPTH自体は低下
- 腫瘍性高Ca血症との区別:こちらはPTH低値
- 続発性副甲状腺機能亢進症(慢性腎不全など)との違い:Caはむしろ低下
✅ 血清カルシウムの基準値(総Ca)
- 8.7〜10.3 mg/dL
🧠 覚え方(語呂)
- 「やな とうさん(8.7〜10.3)」=嫌なお父さん → カルシウムの正常値
🔺 高Ca血症 → >10.5 mg/dL
- 原発性副甲状腺機能亢進症(PHPT)
- 悪性腫瘍(PTHrP)
- ビタミンD過剰、サルコイドーシスなど
🔻 低Ca血症 → <8.5 mg/dL
- 低PTH(術後性など)
- ビタミンD欠乏、腎不全、膵炎など
🧮 補正カルシウムの式
- 補正Ca(mg/dL)= 実測Ca + [4.0 − Alb]








コメントを残す